


当科のご紹介
放射線腫瘍科では、放射線を用いたがん治療を担当しています。放射線治療は、がん治療における3本柱の1つで、手術と同様に局所的な治療方法ですが、治癒をめざした根治的な治療から、症状緩和を目的とした治療まで、幅広く応用することが可能です。また、がんだけではなく一部の良性疾患に対する放射線治療も行っています。
特色
放射線治療はがんのDNAにダメージを与えることで、病変を縮小させる治療で、がんの薬物療法、外科療法とならびがん治療の3本柱の一つです。体を切らずに治療ができること、技術の進歩によって高精度な治療が可能になっていること、高齢や合併症があっても治療ができることが多いことなど高齢化の進む日本においてますます重要性の増す治療の一つになります。
当科には放射線治療機器としてリニアック(Varian true BEAM : バリアン トゥルービーム)、ラディザクト(Radixact)、サイバーナイフ(CyberKnife)が導入されており、強度変調放射線治療(IMRT)や定位放射線治療(SRT)といった高精度放射線治療を積極的に施行するようにしております。
院内の症例だけではなく、他院からのご紹介についても受け付けております。また放射線治療に関するセカンドオピニオンにも対応いたします。詳細については医療連携課までご連絡ください。
専門スタッフ(2023年8月1日現在)
高いレベルの放射線治療を遂行するために専門性の高い資格を有するスタッフが集まっています。毎朝のカンファレンスを実施し、チーム医療を行っています。
・放射線治療専門医 2名
・がん放射線療法看護認定看護師 1名
・医学物理士 2名
・放射線治療専門放射線技師 1名
・放射線治療品質管理士 1名
【治療症例数】
|
2020年度 |
2021年度 |
2022年度 |
2023年度 |
2024年度 |
新規患者(再患含む)
|
468(604) |
425(594) |
413(556) |
397(575) |
439(583) |
| 脳・脊髄腫瘍 |
239 |
178 |
201 |
154 |
131 |
| 頭頸部腫瘍 |
24 |
20 |
14 |
14 |
12 |
| 食道癌 |
10 |
15 |
10 |
7 |
8 |
肺・気管・縦隔(うち肺癌)
|
44(41) |
48(47) |
30(29) |
46(44) |
58(57) |
| 乳癌 |
59 |
59 |
52 |
74 |
111 |
| 肝・胆・膵癌 |
15 |
23 |
21 |
21 |
14 |
| 胃・結腸・直腸癌 |
25 |
24 |
16 |
17 |
27 |
| 婦人科腫瘍 |
8 |
7 |
6 |
8 |
12 |
| 泌尿器科系腫瘍(うち前立腺癌) |
23(18) |
19(16) |
31(27) |
24(17) |
27(23) |
| 造血器 |
24 |
28 |
26 |
29 |
36 |
| 皮膚 |
3 |
3 |
6 |
0 |
0 |
| その他悪性腫瘍 |
0 |
4 |
2 |
10 |
3
|
【高精度放射線治療の施行数】
|
2020年度 |
2021年度 |
2022年度 |
2023年度 |
2024年度 |
| 定位放射線治療(中枢神経) |
266 |
236 |
254 |
254 |
231 |
| 定位放射線治療(体幹部) |
71 |
89 |
70 |
67 |
69 |
| 強度変調放射線治療(IMRT) |
59 |
73 |
67 |
61 |
70 |
放射線治療のながれについて
放射線治療は初診から治療開始まで下記のような流れで進んでいきます。

高精度放射線治療
高精度放射線治療とは、病巣に対して正確に放射線を照射し、周囲の正常組織への照射量を最小限に抑えることが可能な治療方法です。定位放射線照射(STI)と強度変調放射線治療(IMRT)などがあり、STIはサイバーナイフ、IMRTはラディザクトという治療機械で治療を行います。切らずに治療を行うことができるため身体的な負担や副作用が少ない治療方法です。
当センターではこれらの治療機器を両方とも備え、患者さん一人ひとりのご病状や希望に沿って、質の高い放射線治療を提供しています。
詳細はこちら
主な疾患別の放射線治療について
当センターではそれぞれの病態に応じて、様々な診療科(化学療法家、緩和ケア科、脳神経外科、耳鼻咽喉科、胃食道外科、大腸肛門外科、肝胆膵移植外科、乳腺外科、婦人科、泌尿器科、整形外科など)と連携を取りながら、最適な治療を提供できる体制を整えています。
乳がん
乳房温存手術後の症例に対して温存乳房からの再発を抑える目的で放射線治療が行われます。手術した乳房全体に25回前後照射し、手術所見や年齢によっては腫瘍が存在した部位に5回照射を追加します。近年、年齢や病状に応じて分割回数を減らした治療の有効性および安全性が明らかなとなっており、当科でも適応となる症例では16~20回の分割による治療を行っています。リンパ節転移を認めた場合には、乳房だけではなく鎖骨周囲のリンパ領域に対して放射線治療を行うことがあります。また、乳房全摘後に胸壁に対する放射線治療を施行する場合もあります。
早期肺がん
手術ができない、あるいは手術を希望しないI期の肺がん症例に対して定位放射線治療(SRT)を行います。当センターではサイバーナイフによる治療を原則としています。治療を行う前に腫瘍の近傍(肺の中)に金属のマーカーを埋め込む必要があります。治療回数は4~10回です。
進行肺がん(おもに手術ができないIII期)
原発巣とリンパ節転移を含めた範囲に放射線治療を行います。治療回数は30回/6週間前後で、可能であれば抗がん剤を併用します。ラディザクトによる強度変調放射線治療(IMRT)を行うこともあります。
食道がん
胸部食道がんの場合、手術が第一選択となりますが、いろいろな理由で手術が施行できない症例や手術を希望しない症例に対して根治的な放射線治療を行います。照射範囲は原発巣や転移のあるリンパ節だけではなく、下頸部(鎖骨周囲)から縦隔(心臓や食道がある部分)、さらに上腹部のリンパ領域が含まれることがあります。また、抗がん剤を同時に併用することがあります。治療回数は30回/6週間前後で、病巣の進展範囲によってはラディザクトを用いた強度変調放射線治療(IMRT)を行います。
肝臓がん
肝細胞がんや転移性肝がんのうち、大きさが2~3cm以内で病変の数が少なく、肝臓以外の臓器に病変が認められない場合に放射線治療の適応となることがあります。当科ではサイバーナイフによる定位放射線治療(SRT)を基本としていますが、適応や実際の治療回数等については担当医にご相談ください。
前立腺がん
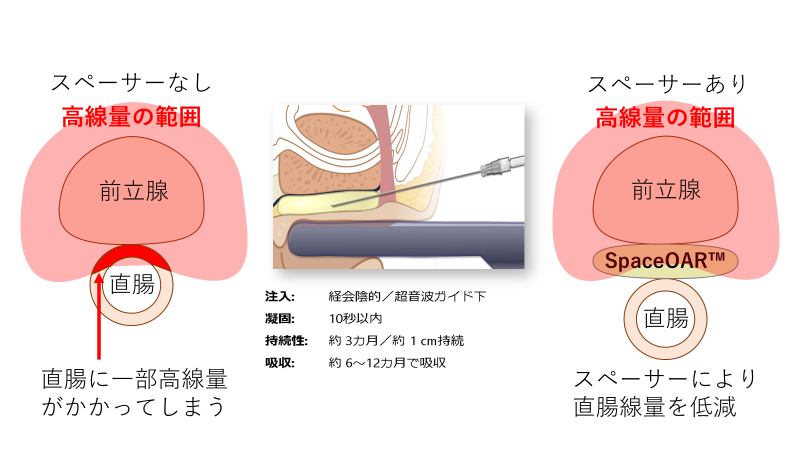
当科では前立腺に限局した前立腺がんに対して、ラディザクトによる強度変調放射線治療(IMRT)を行っています。照射回数は28回/6週間を原則とし、1回の治療にかかる時間は20分前後です。泌尿器科でSpaceOAR™の留置も可能です。これを留置した場合は21回/5週間程度での治療を行います。病期の進行度によってホルモン療法を併用することがあります。また、根治的な前立腺全摘術が行われた後にPSAの値が高くなった症例に対して放射線治療を施行することがあります。
子宮がん
子宮頸がんが根治的な治療の主な対象となります。当センターでは腔内照射(くうないしょうしゃ:子宮内腔に照射の器具を直接挿入して行う放射線治療)は施行できませんので、外部照射のみ当センターで行い、腔内照射に際しては本治療が施行可能な近隣の病院を紹介しております。子宮頸がんや子宮体がん(内膜がん)の手術後の放射線治療はラディザクトを用いた強度変調放射線治療(IMRT)が施行可能です。
骨転移
さまざまながん種からの骨転移に対して放射線治療は有効です。症状や転移部位に応じて1~10回程度の治療を行っています。
脳転移
原疾患の状態や病変の個数・存在部位によって治療内容は異なります。サイバーナイフによる定位放射線治療(SRT)は脳神経外科の医師と相談し治療方法を決定しています。全脳脊髄照射も施行可能です。