扱う疾患
皮膚良性血管病変
アレルギー性皮膚疾患
感染性皮膚疾患(細菌性など)
感染性皮膚疾患(ウイルス性)
感染性皮膚疾患(真菌性)
皮膚の良性腫瘍
皮膚の悪性腫瘍
皮膚潰瘍
炎症性皮膚疾患
皮膚の膠原病・血行障害
皮膚の色素異常
その他
皮膚良性血管病変
乳児血管腫(いちご状血管腫)
乳児血管腫は、多くの場合、出生後1か月以内に出現し、その後、急速に増大しおおよそ1歳を過ぎる頃には自然に退縮を始める良性の血管腫です。日本人における発生率は、おおよそ1~2%とされ、男女比は1:2~3と女児に多く発生します。発生部位は、頭頚部59%、体幹24%、四肢17%と頭頚部に多く発生します。
現在、乳児血管腫に対する有力な治療としてプロプラノロール内服療法があります。しかし、プロプラノロール内服療法は、心疾患や喘息などの合併症があったり、生後5週未満の新生児などに対しては、行えないことがあります。
色素レーザー治療は、プロプラノロール内服療法と並行して行うことも可能であり、また、プロプラノロール内服療法が行えない場合の治療の有力な選択肢になります。残存病変としての血管拡張に対しても有効です。
毛細血管奇形(単純性血管腫)
毛細血管奇形は、全身どこにでも発生する紅色斑で、大きさもさまざまです。通常は、平坦な紅色斑ですが、中年期以降に肥大したり、腫瘤を形成したりすることもあります。血管奇形が深部の筋肉や脳内、眼などに及ぶこともあり、てんかんや緑内障などを合併することもあります。毛細血管奇形の発生頻度は、新生児の0.3%で、男女差はありません。
一方、新生児の前額、上眼瞼、項部などにみられる紅色斑としてサーモンパッチがあります。サーモンパッチは新生児の25~40%とかなり高率にみられますが、多くの場合、1歳半までに自然消退します。
毛細血管拡張症
毛細血管拡張症は、線状・枝状を呈する毛細血管の拡張に対する呼び名であり、単一の疾患ではありません。毛細血管拡張症は、静脈瘤に伴う場合や、慢性肝障害の患者さんにクモ状血管腫として生じる場合、「酒さ(しゅさ)」の部分症状として鼻周囲に生じる場合などがあります。
アレルギー性皮膚疾患
アトピー性皮膚炎
痒みの強い湿疹を主病変とする慢性の疾患であり、気管支喘息やアレルギー性鼻炎などを生じやすい体質やIgE抗体を産生しやすい素因を持つ人に生じやすい。ステロイド外用剤やタクロリムス軟膏、シクロスポリン内服などの治療の他、乾燥皮膚に対する保湿のケア、ダニやホコリなどの生活環境対策も重要である。重症例に対しては、IL4とIL13受容体に対する抗体製剤が良く効く。
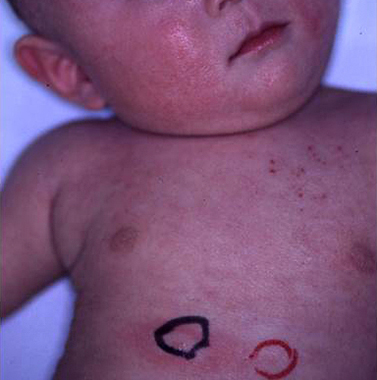
乳児のアトピー性皮膚炎 |
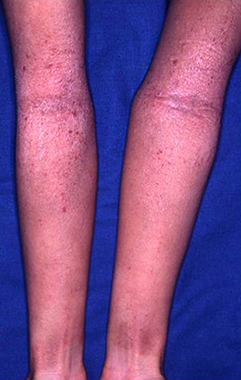
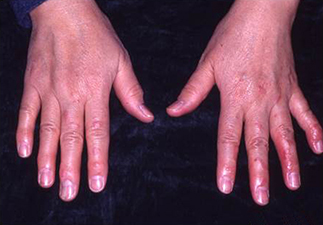
小児のアトピー性皮膚炎 |
湿疹・接触性皮膚炎
外界の刺激物質が皮膚に接触することによって、発赤・水疱・痒みなどの症状を生じる。原因が特定できる場合を接触皮膚炎、不明な場合を湿疹とする。湿疹・接触性皮膚炎の原因は、化粧品、植物、金属、化学薬品など多岐にわたる。治療は、原因物質との接触を避けることとステロイド外用剤などである。
サクラ草の接触皮膚炎 |
香水(ベルガモット油)の接触皮膚炎 |
乳児湿疹
生後数か月の乳児は、脂漏性湿疹という乳児に特徴的な湿疹にかかりやすい時期があります。石鹸洗浄や入浴等で皮膚を清潔に保ち、必要に応じて小児用の弱めのステロイド外用を行うと改善してきます。また、気管支喘息などのアトピー性皮膚炎になりやすい素因を持つ乾燥肌の乳児は、乳児期早期から湿疹性の病変を慢性・再発性に繰り返す場合があります。アトピー性皮膚炎の乳児は、食物アレルギーを合併しやすい傾向があります。
小児科
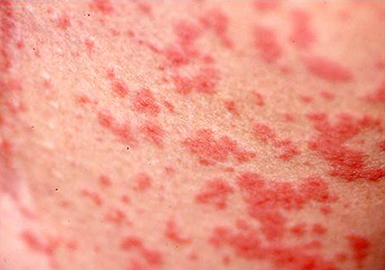
じんましん(急性、慢性)
蕁麻疹は毛細血管の透過性の亢進により皮膚に生じるミミズ腫れ(膨疹)で、強い痒みを伴う。食物や寒冷刺激など原因を特定できる場合と明らかな誘因なくほぼ毎日出没する特発性の蕁麻疹(多くは慢性化する)に分けられる。慢性蕁麻疹の一部は、自己抗体を有する自己免疫性蕁麻疹である。急性感染性蕁麻疹は、軽度の発熱を伴い汎発性に生じる蕁麻疹で抗生物質が有効である。 難治な方には、抗IgE抗体製剤も用いられる。
薬疹
薬剤が原因で発疹を生じたもので、多くはアレルギー性。原因薬剤を中止すれば改善する比較的軽いタイプから、皮膚粘膜眼症候群型や中毒性表皮壊死症型など比較的致死率の高い重症型まで、種々の型がある。
治療は原因薬剤の中止とステロイド剤などの免疫抑制剤の全身投与。薬剤感受性テストや内服チャレンジテストで原因薬剤を推定・決定する。
抗生物質による薬疹 |
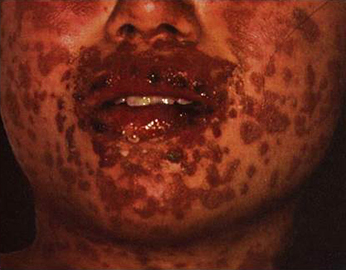
重症例(皮膚粘膜眼症候群) |
口腔アレルギー症候群
原因食物を食べた直後に唇や口腔内に痒みや刺激感を生じる病気で、多くは顔も腫れ、じんましんを伴う事が多い。花粉症に伴って発症することがあり、特定の果物や野菜が原因となることが多い。
昆虫・ダニ刺症による皮膚炎
椿や桜に付着するドクガやチャドクガの毒針毛が皮膚に付くと、激しい痒みを生じる。木造家屋の屋根裏にネズミがいると寄生するイエダニが人を吸血し痒みを生じる。トコジラミ(南京虫)は、畳やベッド、壁の割れ目などに潜み、夜間に就寝中の人の露出部の皮膚から吸血する。殺虫剤抵抗性のトコジラミが問題になっている。
感染性皮膚疾患(細菌性など)
蜂窩織炎・フレグモーネ
皮膚の細菌感染症。外傷部位や足白癬(水虫)からブドウ球菌や大腸菌などの原因菌が皮膚や皮下に侵入・増殖して発症することが多い。通常、適切な抗生物質の内服あるいは注射で治癒する。
炎症性粉瘤
粉瘤が発赤・疼痛などの炎症症状を伴った状態。多くはブドウ球菌などの細菌感染が原因で発症する。抗生物質の全身投与や切開・排膿で炎症症状が収まった後に、残存する粉瘤を切除することが多い。
毛嚢炎・ざ瘡
毛嚢炎は毛穴の細菌感染症で、抗生物質内服が有効。糖尿病などの合併症、免疫抑制状態で多発・重症化する。ざ瘡(ニキビ)は皮脂の分泌亢進、毛穴の角化異常、細菌の増殖などが原因となり毛包・脂腺に生じる炎症で、毛穴の角化を抑制する外用剤、抗菌剤の外用・内服などが治療の基本となる。
伝染性膿痂疹(とびひ)
多くは小児に生じる表在性の細菌感染症。ブドウ球菌(水疱性膿痂疹)や連鎖球菌(痂皮性膿痂疹)が原因となる。治療は抗生剤の全身投与。局所療法は、石鹸洗浄による病原菌の洗い流し、局所の清潔保持と抗菌外用剤の使用など。掻破やタオル、入浴等で、病原菌が拡がりやすいので注意が必要である。
慢性膿皮症
臀部や窩、後頭部などに慢性・難治性の細菌感染巣を形成する。抗生剤の長期投与や病変部の切除・植皮などの外科的治療が行われる。 また、TNFαに対する抗体製剤も有効である。
梅毒・性病
梅毒、コンジローマ、エイズなどが含まれる。梅毒やコンジローマは特有の皮膚病変を伴うので皮膚科で診断・治療される場合が多い。
感染症科
疥癬(ヒゼンダニ)症
疥癬虫が皮膚角質内に寄生・産卵するために発症する。指間や腋窩、陰部の皮疹、強い痒みが特徴である。診断は、皮膚直接鏡検法により、病変部の皮膚に疥癬虫の虫体や卵を確認することによる。布団や衣類等を介して、容易に同居人に感染するので、家族全員での治療が必要になる。
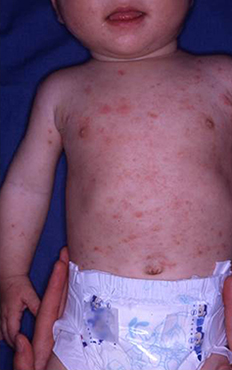 |
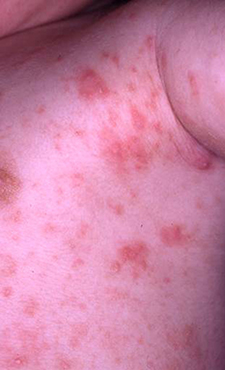 |
| 疥癬(乳児の疥癬、同居の家族から感染した) |
感染性皮膚疾患(ウイルス性)
帯状疱疹・水痘
水痘は、水痘・帯状疱疹ウイルスの初感染により生じる発熱と多発する小水疱を特徴とする感染症。帯状疱疹は、水痘罹患後に神経節に潜伏感染していた水痘・帯状疱疹ウイルスが神経支配領域に一致して再活性化することにより生じる。抗ウイルス剤が有効である。
ウイルス性イボ(ゆうぜい)
パピローマ(乳頭腫)ウイルスが皮膚へ感染・増殖することで、皮膚が限局性に肥厚して角化性病変を形成する。150種類以上のDNA型に分類され、それぞれの型に特徴的な発生部位や症状がある。また一部のDNA型のパピローマウイルスは発がん性を有する。治療は液体窒素、レーザーによる焼灼、ヨクイニン内服など。
麻疹・風疹
麻疹や風疹は、ウイルス感染症で予防接種により感染や発症が抑制できるが、時に、皮疹や経過が薬疹など他の疾患と紛らわしいことがある。初感染の麻疹患者は、しばしば典型的な口腔粘膜疹を伴う。妊婦の風疹感染は先天性風疹症候群のリスクがある。
コンジローマ
パピローマ(乳頭腫)ウイルスの内で、6型、11型のウイルスは性感染症としての側面が強く、陰部や肛囲の発生が多い。他のDNA型のウイルス性イボに比してイミキモド外用剤が有効とされる。
水イボ
幼児に多く発症する皮膚のウイルス感染症。お風呂やプールで感染する。年長児では自然に治癒する場合も多いが、数が増える場合は、麻酔薬のテープで痛みを軽減させてから摘除する方法が確実である。
感染性皮膚疾患(真菌性)
足白癬・爪白癬
皮膚糸状菌(白癬菌)の足の皮膚や爪への感染により起こる。いわゆる水虫。足白癬は、気温や湿度のみでなく、靴を履いて仕事をする習慣に比例して発生頻度が上がるとされる。一方、爪白癬は年齢が上がるほど頻度が上がる。治療は、抗真菌剤の外用・内服。
体部白癬・手白癬
何らかの理由で入浴ができない不潔な状態、糖尿病や癌、薬の影響で抵抗力が落ちた状態では、股部・顔面・頭部・手などに白癬病巣が拡がる場合がある。
皮膚カンジダ症
乳幼児や寝たきりの高齢者のオムツ部位や、肥満者の脇、乳房下、下腹部などに皮膚の常在菌の一種であるカンジダが異常増殖する場合がある。治療は抗真菌剤の外用と局所の清潔・乾燥。
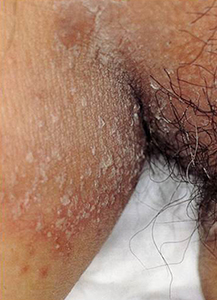
股部の皮膚カンジダ症 |
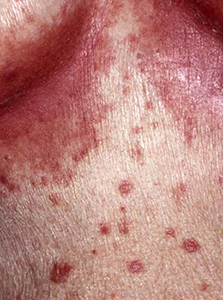
乳房下の皮膚カンジダ症 |
癜風
皮膚の常在菌の1種である癜風菌(マラセチア)が、夏季の発汗の増加や油性の日焼け止め・ボディークリームの外用により、皮膚で異常に増殖し落屑性の褐色斑を形成する場合がある。皮膚直接鏡検法により癜風菌を証明できる。年ごとに再発する場合がある。
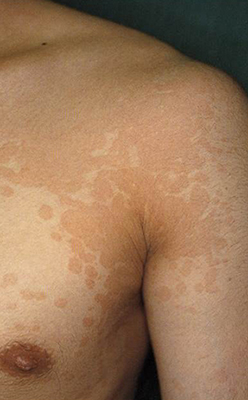
皮膚の良性腫瘍
脂漏性角化症
高齢者に見られる代表的な皮膚の良性腫瘍。放置しても差し支えないが、加齢とともに徐々に増加・増大する。美容目的に治療する場合がある。治療は、液体窒素、外科的切除、レーザー治療など。悪性腫瘍との鑑別目的に生検する場合がある。
色素性母斑
先天性の色素性母斑(メラノサイトの発生異常)と後天性の色素性母斑(メラノサイトの良性腫瘍)に大別される。ダーモスコープは、特徴的な所見を有するので、診断に有用である。悪性黒色腫(メラノーマ)との区別が難しい場合や美容目的で切除される。
粉瘤
角質物質を内部に含んだ皮膚の嚢腫構造。毛包(毛穴)が開大して発症することが多い。放置しても構わないが、徐々に増大する場合が多いので、小さい内に手術で摘出することが多い。炎症性粉瘤の状態になると急に腫れて痛みが増す。
脂肪腫
成熟脂肪細胞よりなる良性腫瘍。直径10cmを越える大きさまで増大する場合もある。小さいものは局所麻酔で日帰り手術ですが、大きなものでは全身麻酔下で切除する場合もあります。
皮膚線維腫
膠原線維を産生する線維芽細胞から主に構成される皮膚の良性腫瘍。大豆くらいの大きさまでで硬く、表面は褐色の色素沈着を伴っている場合が多い。より大きいものや形の不整なものでは、線維肉腫などとの鑑別が必要になる。
皮膚の悪性腫瘍
基底細胞がん
高齢者の頭頸部に好発する局所破壊性の腫瘍。転移を生じることは稀。ダーモスコープで特徴的な所見を有するので、診断に有用である。手術的に完全に摘出できれば再発は無いので、初回手術で全摘出を目指す。
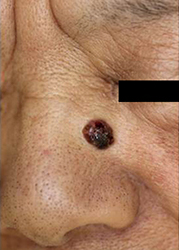
鼻の基底細部癌(手術前) |
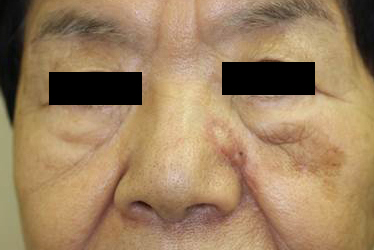
手術後2週間 |
日光角化症・ボーエン病
皮膚の上皮内癌で、日光角化症は高齢者の顔面・手背など日光を長年浴びてきた部位に生じやすい。ボーエン病の病因の一つとして発がん性を有する型のパピローマウイルスがある。治療は、外科的切除の他に、早期例では液体窒素やイミキモド外用剤も有効である。
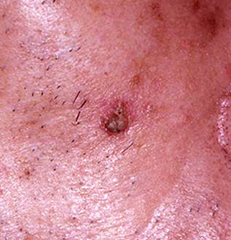
日光角化症 |
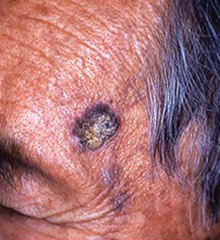
ボーエン病 |
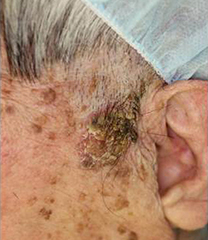
ボーエン病(90代女性) |
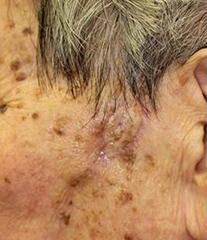
切除植皮後1ヶ月 |
悪性黒色腫(メラノーマ)
メラノサイト系の悪性腫瘍で、日本人では高齢者の足裏に多い。増大傾向の強い色むらのある色素斑として生じることが多い。ダーモスコープで特徴的な所見を有するので、診断や良性の色素性母斑(ホクロ)との区別に有用である。
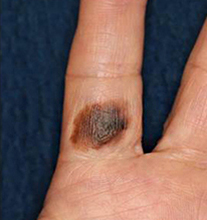
手指の悪性黒色腫 |
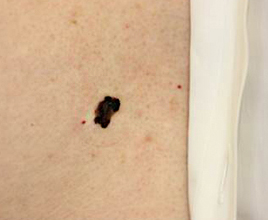
胸部の悪性黒色腫 |
パジェット病
乳房パジェット病(多くは乳癌に伴って乳頭表面に生じる癌病変)と乳房外パジェット病に分けられる。乳房外パジェット病は陰部などに生じるが、症状は一見カンジダ症などの真菌疾患や湿疹に類似するので注意が必要である。
皮膚の悪性リンパ腫
一部の悪性リンパ腫は、皮膚に病変が初発する。症状は、多発する紅斑や結節など。治療は光線療法など。
皮膚潰瘍
静脈性皮膚潰瘍
下肢の静脈瘤や静脈弁の逆流などの異常があると、下肢の静脈還流が悪化し、下肢の浮腫や静脈性の皮膚潰瘍を生じてくる。治療は、血管エコーなどで静脈瘤や弁異常を評価し、静脈瘤に対する治療(当センターでは、循環器外科で実施)を検討するが、弾性包帯や弾性ストッキングによる保存的治療も重要である。
心臓血管外科
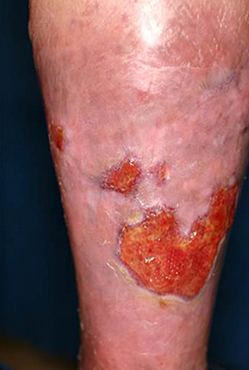
動脈性皮膚潰瘍
下肢の動脈硬化が進行して足先への血行が低下してくると足指や足先の皮膚潰瘍が壊死を起こしてくる。糖尿病や脂質異常症の患者、透析患者に起こりやすい。治療は、血管造影検査や画像検査などで患部の血行を評価しつつ、動脈血行を改善させるための血管内治療(当センターでは、放射線科の血管治療外来及び循環器内科で実施)あるいはバイパス手術を行う。
毎週火曜日午後に創傷ケア外来において、動脈性皮膚潰瘍の診療を行っています。
血管内治療センター
循環器内科
創傷ケア外来
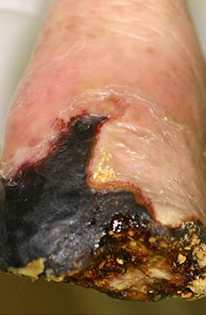
閉塞性動脈硬化症による足壊疽 |
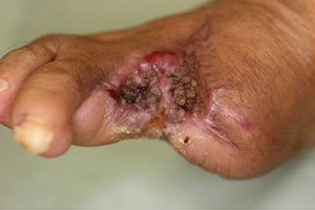
血行改善術後に植皮した |
|
|
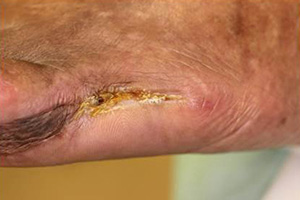 |
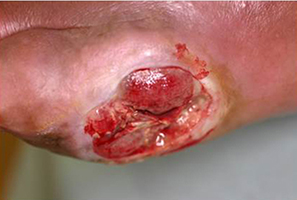
血液透析患者(糖尿病あり)の皮膚潰瘍(足の小指)
左足の小指の皮膚潰瘍に細菌感染を起こし足が腫れた(写真左)
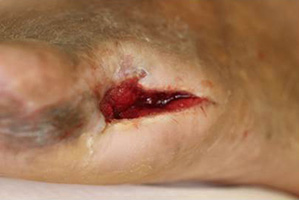
骨髄炎を起こした足指の骨など感染組織を除去し抗生剤の投与を行った(写真中)
局所陰圧閉鎖療法などを追加して治癒(写真右) |
アレルギー性皮膚潰瘍
皮膚潰瘍の原因の一つに、血管炎などアレルギー性の作用機序がある。病変部の血管が免疫反応の炎症で破壊され血行が途絶し皮膚潰瘍が生じる。皮膚を含めた全身諸臓器の血管に炎症がおこり多彩な症状を呈する場合もある。治療は、ステロイド剤などの免疫抑制剤の全身投与である。
熱傷・外傷性
熱傷は、障害の深さにより、1度、2度、3度に大別され、治療方針が変わってくる。深い2度や3度の熱傷は、植皮など手術療法の対象となる。感染のない創なら創傷被覆材による密封療法も治療の選択肢となる。浸出液の多い創では、局所陰圧閉鎖療法なども実施される。
褥瘡
長時間、皮膚の同一部位に圧がかかることで皮膚の血行が途絶し褥瘡を生じる。筋肉や骨まで達する深い褥瘡や皮膚潰瘍を生じることも多い。治療は本人の活動性にもよるが、体位変換をまめに行う、ベッドやマットレスを工夫して病変部の除圧を行う、壊死した組織のデブリードメント(除去)や外用剤・創傷被覆材による局所の処置などを行う。(当センターでは、入院患者さんに対しては褥瘡対策チームによる回診・診察、外来患者さんに対しては褥瘡外来(毎月第1および第3月曜日午後)において診察を行っています)
炎症性皮膚疾患
尋常性乾癬
銀白色の厚い乾いた鱗屑を付着した紅斑を特徴とする慢性疾患で、肘や膝などの四肢、頭部や腰などに病変が多発する。関節痛や爪の変形を伴う事が多い。ステロイドやビタミンD軟膏の外用療法、紫外線による光線療法の他、生物学的製剤による注射療法も実施しています。 PDE4阻害剤の内服は副作用も少なく推奨できます。
掌蹠膿疱症
手のひら、足の裏に左右対称性に直径5ミリくらいまでの小膿疱が多発する疾患。爪の変化や胸骨の関節痛を伴うことがある。扁桃炎や喫煙、金属アレルギーなどが病因になると言われている。
ビオチン内服療法の他、生物学的製剤による治療も行われている。
血管炎
血管の炎症による破壊に起因して皮に膚潰瘍、紫斑、出血斑などを生じる。全身症状を伴うことも多い。血液検査で特徴的な異常が出る場合も多いが、診断のために皮膚生検が有用である。
結節性紅斑
上気道感染や慢性の扁桃炎などに伴い下腿の伸側に圧痛のある紅斑が生じる場合がある。皮膚生検を行うと、主に皮下脂肪組織のレベルでの炎症を証明できる。非ステロイド系の抗炎症剤やヨードカリ内服などが治療の第一選択である。
水疱症
皮膚を構成する微細構造に対する自己抗体が産生されると、自己免疫性水疱症となる。産生される自己抗体の種類により、水疱性類天疱瘡や尋常性天疱瘡などに分類されている。遺伝的異常により特定の皮膚の微細構造を生まれつき作れない場合は、先天性の水疱症となる。自己免疫性水疱症の治療は、ステロイド剤などの免疫抑制剤の投与である。
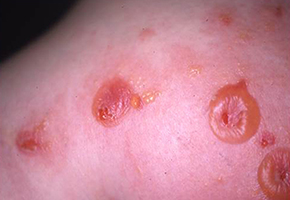
水疱性類天疱瘡 |
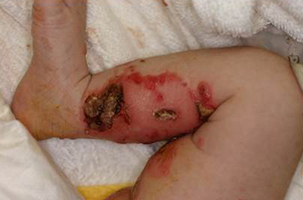
先天性の水疱症 |
皮膚の膠原病・血行障害
全身性強皮症・限局性強皮症
皮膚の硬化を主症状とするが、全身諸臓器に線維化をきたす全身性強皮症と皮膚のみが硬化する限局性強皮症に分けられる。
膠原病の皮疹
膠原病は膠原線維の膨化・増生・変性などを特徴とする疾患群で、皮膚を含めた全身諸臓器に多彩な症状を起こすが、特徴的な皮膚症状を呈することが多く、しばしば診断の手がかりや参考になる。
膠原病・アレルギー内科
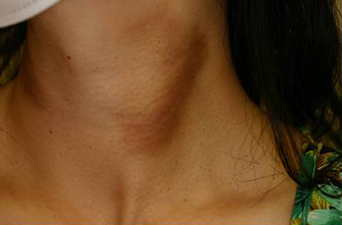
凍瘡
いわゆる「しもやけ」は、寒冷刺激による小動静脈収縮とうっ血による手足指、耳など末梢部、露出部の痛み・痒み・皮膚の色調の変化である。治療は、ビタミンEの内服・外用など。
皮膚の色素異常
尋常性白斑
メラノサイト(色素細胞)が、自己免疫の機序で破壊されると、皮膚に脱色素斑を生じる。脱色素斑の生じる範囲により局所型、分節型、汎発型に分類される。治療は、ステロイドやビタミンD軟膏の外用療法、紫外線による光線療法の他、ステロイド内服も行われます。
その他
円形脱毛症
リンパ球が毛を攻撃することで発症すると考えられている。単発型、多発型、全頭型などがある。治療は、ステロイド外用やSADBE療法など。
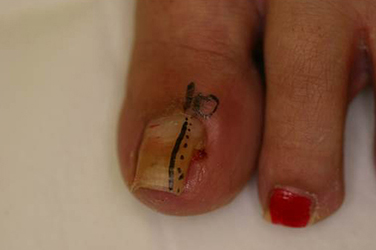
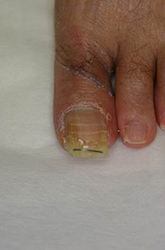
陥入爪
爪の切りすぎで爪の端が側爪郭に食い込むことにより発症する。治療は早期例ではテープ法や巻き爪マイスター、進行例ではフェノール法やワイヤー法、アクリル人工爪法などを行っている。
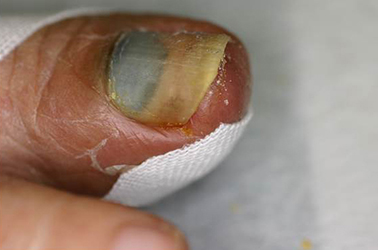 |
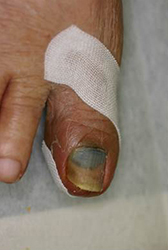 |
| テープ法(この患者さんは、爪の下に出血を伴っている) |
 |
 |
| フェノール法 |
ワイアー法 |
レックリングハウゼン病(神経線維腫症)
カフェオレ斑という色素斑と神経線維腫という良性腫瘍の多発を特徴とする常染色体優性の遺伝病。両親は正常であっても生まれつきの突然変異で発症する場合もある。患者さんが期待している有効な治療が、なかなか実現できていない現状です。
皮脂欠乏症・乾燥肌
皮膚の保水能に関連したタンパク質(天然保湿因子)や皮膚の表面を覆う皮脂の産生が、先天性や老化で低下する場合があり、皮脂欠乏症や乾燥肌と呼ばれます。石鹸や洗剤での過剰な洗浄により、皮膚の表面を覆う皮脂が洗い落とされ乾燥肌になる場合もあります。
遺伝性角化症
ケラチン1や9、10など特定の皮膚の微細構造に生まれつきの異常がある場合は、遺伝性角化症となります。生まれつきの異常ですので症状を完全に治すことは困難ですが、薬により症状を軽減できることもあります。