扱う疾患
2型糖尿病
 2型糖尿病は、主に生活習慣や体質によりインスリンの働きが低下もしくは分泌が不足することで血糖値が高くなる病気です。初期は自覚症状が少なく、気づかないまま進行することもありますが、食事や運動、薬物療法を組み合わせた継続的な治療で、合併症を予防しながら健康を保つことができます。近年は薬物療法の選択肢も広がっており、患者さん一人ひとりに合った治療法を一緒に考えていきます。
2型糖尿病は、主に生活習慣や体質によりインスリンの働きが低下もしくは分泌が不足することで血糖値が高くなる病気です。初期は自覚症状が少なく、気づかないまま進行することもありますが、食事や運動、薬物療法を組み合わせた継続的な治療で、合併症を予防しながら健康を保つことができます。近年は薬物療法の選択肢も広がっており、患者さん一人ひとりに合った治療法を一緒に考えていきます。
1型糖尿病
 1型糖尿病は、主に自己免疫反応によってインスリンを分泌する力が低下・消失することで発症し、インスリン治療が欠かせない病気です。当科では、栄養指導によるカーボカウントの習得に加え、CGMやインスリンポンプなどの最新機器も活用し、日常生活を安心して送れるようサポートしています。
1型糖尿病は、主に自己免疫反応によってインスリンを分泌する力が低下・消失することで発症し、インスリン治療が欠かせない病気です。当科では、栄養指導によるカーボカウントの習得に加え、CGMやインスリンポンプなどの最新機器も活用し、日常生活を安心して送れるようサポートしています。
妊娠糖尿病・糖尿病合併妊娠
妊娠糖尿病は妊娠中に初めて見つかる血糖値の異常で、糖尿病合併妊娠は妊娠前から糖尿病と診断されている状態です。いずれも母体と赤ちゃんの健康のため、厳密な血糖管理が必要です。 当センターでは産科と連携し、食事・運動療法や必要に応じたインスリン治療を行います。血糖測定や注射が負担になる場合には、CGMやインスリンポンプなどの最新機器も導入し、母児の安全を第一にサポートしています。
その他の糖尿病
1型・2型糖尿病のほかにも、膵臓や肝臓の病気、内分泌異常、薬剤の影響、遺伝によるものなど、さまざまなタイプの糖尿病があります。病態によって治療法は異なるため、それぞれの状況に応じて適切に対応いたします。
肥満・メタボリックシンドローム
 肥満症の治療は、まずは食事・運動療法の継続が基本ですが、それだけでは改善が難しいと感じている方も少なくありません。近年は薬物療法の選択肢も広がっており、当センターでも対応可能です。ただし、使用にあたっては国(厚生省)の定める最適使用推進ガイドラインに従う必要があるため、すべての方が対象となるわけではありません。ご希望の方は、まずはご相談ください。
肥満症の治療は、まずは食事・運動療法の継続が基本ですが、それだけでは改善が難しいと感じている方も少なくありません。近年は薬物療法の選択肢も広がっており、当センターでも対応可能です。ただし、使用にあたっては国(厚生省)の定める最適使用推進ガイドラインに従う必要があるため、すべての方が対象となるわけではありません。ご希望の方は、まずはご相談ください。
高血圧・脂質異常症・高尿酸血症
 高血圧は血圧が慢性的に高い状態で、放置すると脳卒中や心臓病のリスクが高まります。脂質異常症は血液中のコレステロールや中性脂肪が高い状態で、動脈硬化の原因となります。高尿酸血症は尿酸値が高くなった状態で、放置すると痛風や腎障害の原因になります。これらの疾患はまず生活習慣の見直しを行い、必要に応じて薬による治療を行います。
高血圧は血圧が慢性的に高い状態で、放置すると脳卒中や心臓病のリスクが高まります。脂質異常症は血液中のコレステロールや中性脂肪が高い状態で、動脈硬化の原因となります。高尿酸血症は尿酸値が高くなった状態で、放置すると痛風や腎障害の原因になります。これらの疾患はまず生活習慣の見直しを行い、必要に応じて薬による治療を行います。
糖尿病合併症
入院を要する急性期合併症(糖尿病性ケトアシドーシスや高浸透圧高血糖症候群)には迅速に対応し、慢性期の網膜症・腎症・神経障害についても、各専門診療科と連携しながら継続的かつ丁寧な診療を行っています。
低血糖
低血糖は、インスリンや経口血糖降下薬の使用に伴って起こることが多い一方で、特別な治療を行っていない方でも発症する場合があります。明らかな誘因がない低血糖では、膵臓の腫瘍(インスリノーマ)や内分泌異常など、基礎疾患の存在を念頭に置いた精密な評価が必要です。当科では、原因の特定に向けて画像検査や内分泌学的負荷試験などを組み合わせ、慎重かつ丁寧に診断を進めています。治療中の患者さんに対しても、日常生活に支障が出ないよう、適切な薬剤調整や最新機器(CGMなど)の導入を検討しながら、安心して治療を継続できる体制を整えています。
下垂体疾患
先端巨大症、プロラクチノーマ、クッシング病、非機能性下垂体腫瘍、ラトケのう胞、下垂体機能低下症、尿崩症、下垂体炎、下垂体性無月経など、多様な下垂体疾患に対応しています。入院での内分泌学的負荷試験や画像検査を組み合わせ、正確な診断と適切な治療を行っています。
甲状腺疾患
 バセドウ病や橋本病をはじめとする甲状腺機能亢進症・低下症、腺腫様甲状腺腫、粘液水腫症、甲状腺腫瘍(良性・悪性)など、幅広い甲状腺疾患に対応しています。特に女性に多い疾患については、妊娠期を含め産科と連携しながら丁寧に診療を行っています。
バセドウ病や橋本病をはじめとする甲状腺機能亢進症・低下症、腺腫様甲状腺腫、粘液水腫症、甲状腺腫瘍(良性・悪性)など、幅広い甲状腺疾患に対応しています。特に女性に多い疾患については、妊娠期を含め産科と連携しながら丁寧に診療を行っています。
副甲状腺疾患・骨代謝疾患
原発性・続発性副甲状腺機能亢進症、副甲状腺機能低下症、偽性副甲状腺機能低下症など、カルシウム代謝異常に関わる副甲状腺疾患に対応しており、必要に応じて耳鼻咽喉科と連携して手術を行います。あわせて、骨粗しょう症や骨軟化症といった骨代謝異常の診療も行っています。
副腎疾患
クッシング症候群、原発性アルドステロン症、褐色細胞腫、アジソン病などの副腎疾患に対して、内分泌学的検査や副腎静脈サンプリングを行い、的確な診断を心がけています。副腎腫瘍(良性・悪性)を含め、手術が必要な場合は泌尿器科と連携して治療を進めています。
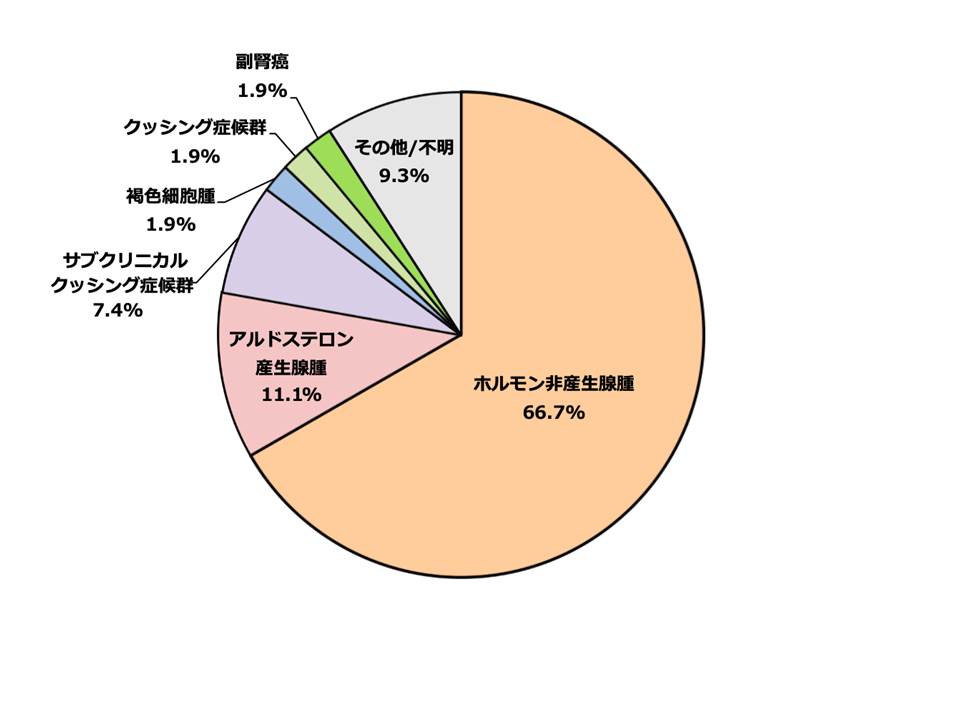
当センターにおける副腎腫瘍の内訳
性腺疾患
男性性腺機能低下症、無月経などの精査を行い、妊孕性なども考慮した丁寧な治療を行います。
二次性高血圧
二次性高血圧症は、高血圧の背景に内分泌疾患(原発性アルドステロン症、褐色細胞腫、クッシング症候群など)や腎疾患、睡眠時無呼吸症候群といった明確な原因が存在する病態です。特に若年発症、高度高血圧、複数薬剤でもコントロールが困難な場合は、精密検査による原因検索が重要です。当科では、ホルモン検査や画像診断、副腎静脈サンプリングなどを用いて的確な診断を行い、必要に応じて専門科と連携した治療につなげています。近隣の医療機関とも連携し、精査や治療が必要と判断された患者さんの紹介にも柔軟に対応しています。早期診断・治療によって心血管リスクの軽減を目指しています。