特色
がんの治療は毎年のように進歩し、新規抗がん剤や新たなる治療法により多くのがんで生存期間を延長できるようになりました。しかし、抗がん剤治療は多かれ少なかれ多岐にわたる副作用を引き起こすため、消化器・呼吸器症状はもちろん最近では皮膚症状やがんとは馴染みの薄いとされていた循環器・内分泌症状なども管理し、抗がん剤治療を安全に行えるよう取り組んでいます。
また、がん患者さんは肉体的・身体的な苦痛症状をもっている場合が多く、早期からの緩和医療が推奨されており、腫瘍内科医が中心となり、緩和ケアチームと協力して対応しています。その他、直接手術や放射線治療は行いませんが、適切な時期に外科医や放射線治療医に紹介しています。
腫瘍内科医は一般的に各種ガイドラインに準じた治療を行っていますが、ガイドラインに記されているがん患者さんは状態のよい選ばれた患者さんを主体に記されている場合が多く、すべてのがん患者さんに当てはまるものではありません。腫瘍内科医として、個々の患者さんの状況(年齢・合併症など)を的確に理解し、できる限り根拠に基づいた治療法を提示し、がん患者さんに寄り添った治療環境を整え、治療方針を一緒に考えていくことに重きをおいています。腫瘍内科医は抗がん剤の有効性と有害性を熟知しており、患者さんに適切でない抗がん剤治療は行いません。また、抗がん剤を使う使わないにかかわらず、積極的な症状緩和を施行しています。
当科では定期的にキャンサーボード(別ページへリンク)を開催しています。
がんゲノム医療連携病院
「がんゲノム医療連携病院」とは、「がんゲノム医療中核拠点病院」・「がんゲノム医療拠点病院」とエキスパート会議で、がん患者さんのがん遺伝情報や個々に最適な治療薬を議論することができる病院です。 当センターは、2019年4月から「がんゲノム医療連携病院」に指定されています。「がんゲノム医療中核拠点病院」である東京大学医学部附属病院と連携し、2019年12月から保険診療で「がんゲノム医療」を開始しております。
当センターは、以前よりがんゲノム医療を臨床試験や日常臨床で推し進めており、すでに多くのがん患者さんに最適な治療薬を提供しています。
がんゲノム医療とは
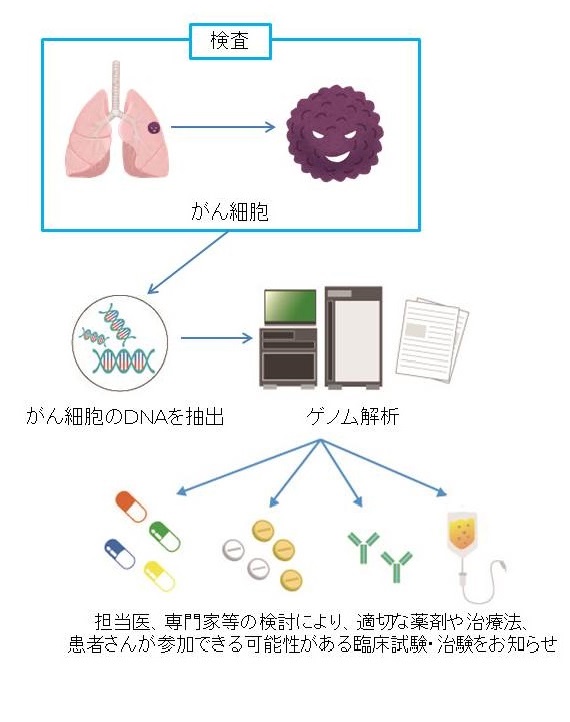
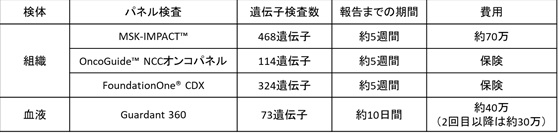
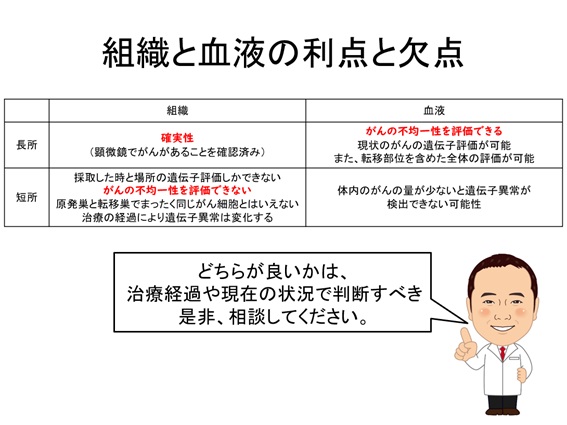
「ゲノム」とは、遺伝子(gene)と染色体(chromosome)から合成された言葉で、DNAのすべての遺伝情報のことです。生きている過程で、私たちの体の設計図である「遺伝子」が悪い変化を起こします。通常であれば遺伝子は修復されますが、あるとき、そのしくみが働かなくなり、遺伝子変化が蓄積し、がんとなります。「がんゲノム医療」とは、この悪い変化を起こしている遺伝子を遺伝子パネル検査により同定し、効果が期待できる薬がないかを探す医療です。当センターでは、保険診療による『FoundationOne® CDX』と『OncoGuide™ NCCオンコパネル』、自費診療になりますが、『MSK-IMPACT™』と『Guardant360』による検査を実施しています。それぞれの検査の特徴は以下の通りです。さらに詳細を聞きたい方は当センターのがん相談支援センターにお問い合わせください。
遺伝子パネル検査
がん細胞の特徴をゲノム解析によって網羅的に調べ、がんと関連する多数の遺伝子の状態を確認する検査です。適切な薬剤や治療法、患者さんが参加できる可能性がある臨床試験・治験の有無を専門家チームで検討し、提案いたします。
詳細は、
『がんゲノム検査のご案内』パンフレットをご覧ください。

相談窓口
がんゲノム医療や遺伝子パネル検査に関する一般的な情報提供や受診の方法については、まず、以下の相談窓口までご相談ください。
1階「がん相談支援センター」 03-3400-1311(代表)
相談時間 平日9:00~16:30 ※窓口・電話相談にて受け付けています。
化学療法室(室長 國頭英夫)
近年、入院をしなくても治療ができる抗がん剤の種類の増加と、副作用症状を緩和させる支持療法薬の進歩により、外来で抗がん剤治療を受けることができるようになりました。外来での治療は、患者さんのライフスタイルに合わせ、治療を継続できるメリットがあります。
化学療法室にはリクライニングチェア29台、ベッド3台があり、月約800人の患者さんに化学療法を行っています。担当看護師、事務員が常駐しており、抗がん剤による急性の副作用にも迅速に対応できる環境を整備しています。また、担当薬剤師や看護師による抗がん剤治療の説明や治療後の留意点なども説明しています。
週に1度、化学療法室との連絡会を看護師、薬剤師、PCT医師などとともに行い、よりよい化学療法室になるように努めています。
病棟
主な病棟は11B病棟で、がん治療認定看護師が所属しています。入院患者さんに関して、週に1度、病棟看護師と緩和ケア医、がん専門看護師、栄養士とともに緩和・栄養サポートも含めた病棟会議を行っています。がんの患者さんの栄養や症状緩和は非常に重要であり、会議に栄養士や緩和ケア医が参加することにより、QOL(quolity of life:生活の質)を低下させずに治療を行えるように取り組んでいます。
また、終末期に関する相談も病棟担当のがん専門看護師とともに関わっています。厚生労働省の調査でも住み慣れた在宅での療養を希望される患者さんもいるため、地域の訪問看護師や往診医とシームレスな連携が行えるように努めています。
がんのプランニングサポート外来
(ご希望の方は火曜日午後の宮本医師外来を直接受診してください。他院からの場合は紹介状が必須となります。)
以前より全人的苦痛に対応するための緩和ケアは、終末期医療で行われてきました。しかし、これらの苦痛はがんと診断されたときから生じているのです。世界的には「早期からの緩和ケア」が進められ、日本でもがん対策基本計画において早期からの緩和ケアの普及が行われてきました。
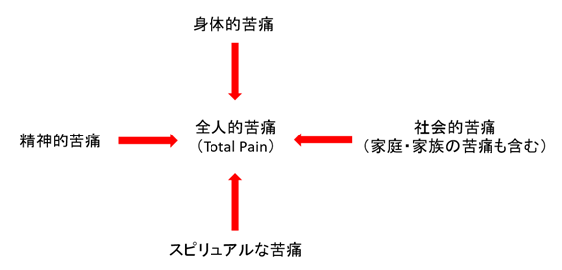
しかし、日本の問題点として、緩和ケア科を受診したいと希望しても、抗がん剤治療をやめることが条件であり、適切なタイミングで受診できない場合が多いのが現状です。また、最近では遺伝子異常に応じた分子標的薬による治療法(プレシジョン・メディシン)や免疫腫瘍療法などの選択肢が急速に多様化し、患者さんも抗がん剤治療をやめることをすぐに受け入れることは困難であり、最期の時間を有意義に過ごせないケースが存在します。
さらに、患者さんと家族は完治が難しいがんと理解しつつも、抗がん剤治療をしながら、残されている時間をどう過ごしていけばよいか途方に暮れるケースも散見されます。しかし、一般のがん相談窓口ではこのような複雑に進歩した抗がん剤治療の継続ややめ時・副作用対応・症状緩和などに関する対応は難しいのが現状です。
完治が難しいがんと診断されると様々なニーズが発生しますが、特に緩和ケア・症状緩和に関しては事後的となり、後悔を生じることがあります。たとえば、人は仕事・教育・資産運用など人生設計を考えるとき、後悔や失敗をしないために適切な専門家に相談します。がんの治療も同様と考え、当科では遺伝子異常に応じた分子標的薬による治療法(プレシジョン・メディシン)や免疫療法の相談、早期からの緩和医療、治療の意思決定支援、治療による有害事象対策、適切な化学療法の継続まで幅広く対応するがんのプラニングサポート外来(毎週火曜日午後:担当宮本)を行っています。
緩和医療と腫瘍内科をともに精通している医師を緩和腫瘍内科医(パリアティブ・オンコロジスト)といいます。「がん自体の治療」と「緩和医療」を統合することにより、診断から終末期まで一貫して医療を受けることが可能となります。

当科はがん治療への入り口であり、診察後必要に応じて適切な部署と連携したり、当科で継続診療する形になります。
対象は以下の通りです
- 現在の状況(がんの進行度や抗がん剤治療の現状など)を理解したうえで、今後の相談を希望される方
- 抗がん剤治療中の症状緩和・副作用対策を望まれる方(他院にて治療中でも可、ただし民間療法・代替医療は除きます。)
特に皮膚障害ケアや浮腫ケアは専門の看護師が対応しています。
- 将来的に当センターの緩和ケア病棟(PCU)への入院を希望される方
他院にて治療中でも、早期から当センターの医療従事者と関係性を築くことができます。
もちろん当科で抗がん剤治療の継続も可能です。
- 早期からの緩和医療を望まれる方
- がんの遺伝子異常に応じた治療法の相談を希望される方
(肺がんに関してはSCRUM-JAPANの協力施設であり、検体採取が可能な症例では当科で調査します。しかし、他がん種の場合は相談が中心となります。)当センターでは採血によるがん遺伝子検査が可能です。

特別な連携部門
がん治療におけるスキンケア相談外来
最近のがん治療は手術療法、放射線治療、化学療法、免疫療法の四大療法となっています。その中で、放射線治療や化学療法(特に分子標的薬)は、高頻度に皮膚障害を発生させます。そのため、治療開始時から予防的なスキンケアを行なうことが大切です。
皮膚障害にはさまざまな症状があります。例えば、手足が真っ赤にはれる手足症候群や爪のまわりに炎症を起こす爪囲炎が発生すると、疼痛により日常生活を送ることが困難となります。また、顔や頭にざ瘡様皮疹(ニキビのような発疹)がでたり、放射線治療による皮膚炎が生じるとかゆみや痛みを生じます。これらの症状は、個人差もありますが、予防的なケアや早期に対処することで悪化を防ぐことができます。
スキンケア相談外来では、治療前に予防的スキンケアの説明をし、治療中も継続的に相談外来を行っています。患者さん一人一人の環境や病状、社会背景を理解しつつ、日常生活上の相談を積極的に行い、さらに必要なケア問題には、腫瘍内科医、皮膚科医、他の専門分野の看護師や薬剤師などの多職種との適宜連携を図り、対応しています。

浮腫ケア外来
がんに罹患すると、腫瘍や治療の副作用などの影響により、手足や体幹に浮腫(むくみ)が生じることがあります。浮腫が強くなると皮膚が傷つきやすくなり、二次的に感染症が生じたり、身体の動かしにくさや倦怠感などの不快感が増すこともあります。
浮腫ケア外来では浮腫によって二次的な感染症が生じないよう、また、浮腫に伴う苦痛の緩和を目指し、浮腫に関する専門的な知識を持った看護師が対応します。当センターに通院中または入院中の方を対象に、主治医の許可を得た上で、浮腫に対する直接ケアを行ったり、セルフケアの方法をお伝えしています。
各分野の専門看護師との連携
・治療方針の意思決定支援
最近では外来での抗がん剤治療が主流となっており、患者さんにとって重要な局面での話が医師のみからされる場合も散見されます。実際、病気の説明や治療方法に関する説明を医師から受け、今後の治療方針を決定していかなければならない場面において、衝撃や動揺から医師の説明内容が十分に理解できなかったり、どのように治療方針を決めて行ったら良いのか悩むことも少なくありません。そのような時、当科では専門の知識を持った看護師が医師の説明の場に同席し、病気や治療に関する理解を深めたり、治療方針の意思決定などをサポートいたします。
・療養場所や療養生活の相談
身体の機能障害や体力の低下などにより通院が困難になってきたり、自宅での生活や介護に不安が生じた場合、どこで、どのように過ごしたら良いのか、どのような社会的支援が受けられるのかなどについて、看護師やソーシャルワーカーが相談に応じます。
臨床研究
当科ではさらなる治療向上や副作用軽減の目的のため、下記の臨床研究グループに属しています。主な臨床研究グループは下記のとおりです。
がん治療セミナー
当科では医療関係者向けに最新の海外学会報告から在宅医療など幅広くがん治療に関連した内容の勉強会を定期的(年に4~5回)に開催しています。毎回30~50名程度の内部・外部の医療関係者が参加しています。開催内容等は当センターホームページTOPの医療関係者へのお知らせでご案内しています。
扱う主な疾患
肺がん
抗がん剤の進歩や補助療法の進歩により、precision medicine(プレシジョン・メディシン)を行うことが可能です。
肺がん治療の進歩の一つとして、EGFR遺伝子変異の主要な遺伝子変異やALK融合遺伝子、RET融合遺伝子、ROS1融合遺伝子などの主要な増殖遺伝子変異を見つけ、それらに適合する分子標的薬を検討する時代になっています(個別化医療)。一般的にこれらの遺伝子変異をもつ患者は非喫煙者が多いと言われています。上記の薬剤に対する分子標的薬の奏効率は非常に高いのですが、がんはいずれ耐性を獲得し増大します。現在、耐性を獲得したがんに対する分子標的薬の研究が進んでいます。
上記のような遺伝子変異は主に肺がんの中でも腺がんで認められており、扁平上皮がんや小細胞がんの治療は依然として厳しいと言われています。遺伝子変異のない肺がんに対しては、従来の抗がん剤治療が行われ、一次化学療法として多くは2種類の抗がん剤が多く使用されます。
大腸がん
大腸がんの多くは比較的進行がゆっくりであると考えられており、最近のガイドラインでも、患者さんの状態(合併症や患者さんのニーズなど)やがんの状態(増殖スピードや転移部位や個数など)を考慮して、強力な化学療法を行うか否かを決定するように推奨しています。
一部ではprecision medicine(プレシジョン・メディシン)という遺伝子異常に応じた治療が検討されます。
抗がん剤治療の内容は多岐に渡りますが、基本的には殺細胞性抗がん剤であるフッ化ピリミジン系製剤、オキサリプラチン、イリノテカンに分子標的薬である抗VEGF抗体や抗EGFR抗体を上乗せすることで、効果が期待できると言われています。また、レゴラフェニブやTAS102などの抗がん剤が承認され、更なる治療の改善が期待されています。
抗EGFR抗体薬はRAS野生型にのみ効果があると言われており、RAS遺伝子検査は現在必須となっています。
乳がん
ホルモン感受性(estrogen receptor(ER)、progesterone receptor(PgR))の有無やhuman epidermal growth factor receptor 2(HER2)の発現状況により進行再発乳がんの治療法は異なります。
約7割を占めるホルモン感受性乳がんでは、たとえ進行・再発時であったとしても、生命の危機がない状況下にあれば、経口ホルモン剤が投与されます。閉経前であればタモキシフェンとLH-RHアナログを、閉経後であればアロマターゼ阻害薬が主に使用されます。生命の危機がある状態では、化学療法が施行されます。
HER2陽性乳がんの場合は分子標的治療薬が重要な柱となります。抗HER2療法であるトラスツズマブとペルツズマブ、T-DM1が注射剤として、ラパチニブが経口剤として使用されています。かつては予後が非常に悪いと言われていたHER2陽性乳がんは、分子標的治療薬のトラスツズマブにより劇的に予後が改善し、治療の進歩が一番期待できる乳がんとなっています。
乳がんの化学療法における基盤となる抗がん剤は、アントラサイクリン系(ドキソルビシン、エピルビシン)とタキサン系(パクリタキセル、ドセタキセル)であり、進行・再発時にも中心的な役割として使用されます。これらの薬剤が効果を示さなくなった後の選択として、代謝拮抗薬やビノレルビン、エリブリン等が使用されています。
最近、本邦でも遺伝性乳がんや予防的乳房切除に対する議論が活発化しています。遺伝子性乳がんの原因として、BRCA1やBRCA2の遺伝子変異が言われています。特にBRCA1の遺伝子変異をもっている場合は若年性乳がんを発症するリスクがあり、このBRCA関連の乳がんに対するPARP阻害薬など遺伝子異常やホルモン・HER2の状態や病態に応じた治療研究が現在進んでいます。
胃がん
胃がんの標準的な初回化学療法は本邦ではS-1+シスプラチンです。胃がんの他のキードラッグとして、タキサン系、イリノテカンがあり、これらの薬剤とS-1との併用も初回化学療法として検討されましたが、S-1+シスプラチンを凌駕する結果とはなりませんでした。二次治療以降は、経過観察と比して化学療法を行った群でがんの改善を認める報告があり、患者さんの状態をみて、副作用等を考慮し、イリノテカンかタキサン系薬剤が使用されます。
胃がんの20%程度にHER2が過剰発現しており、HER2陽性胃がんに対しては、一次治療にトラスツズマブの併用が行われています。
子宮がん・卵巣がん
疫学
子宮頸がんの罹患率はほぼ横ばい、子宮体がん・卵巣がんの罹患率は増加傾向にあります。好発年齢は、子宮頸がんが30~40代、子宮体がんは閉経後の50~60代です。



主な初発症状

子宮体がん
リスク因子
持続するエストロゲン刺激が危険因子です。子宮体がんは、晩婚化や少子化の影響で近年増加傾向を示しています。また、肥満や糖尿病がリスク因子であるため、脳血管障害を有する症例が多く、他の病気による死亡率が高いと報告されています。

組織学的特徴

がんゲノム検査をする意義
The Cancer Genome Atlas(米国で開始された大型がんゲノムプロジェクト)によると、子宮体がんは上記の4つのサブタイプに分類されます。すでにがんゲノム医療によりMSIグループでは、キートルーダー®が保険医療で投与可能であり、海外のガイドラインではHER2陽性の漿液性腺癌に関してもハーセプチン®が推奨されています。
また、本邦ではがんゲノム情報に基づいた治験が行われており、がんゲノム検査の重要性は増しています。

予後

子宮頸がん
リスク因子
子宮頸がんのほぼ100%にヒトパピローマウイルス(HPV)感染が関与しており、このHPVは性交渉によって感染します。HPVに感染しても約90%は自然に排除されますが、一部は持続が感染し、前がん病変を経て子宮頸がんを発症します。特にHPVの16/18型によるものが、70~80%を占めています。ウイルス感染が原因であるため、本邦でもサーバリックス®(2価)とガーダシル®(4価)の摂取が可能であり、予防効果は90%以上と報告されています。そのため、WHOはすべての国でHPVワクチンの接種を推奨していますが、日本では忌避的です。しかし、進行・再発の際の有効な治療薬は非常に限られているため、予防が一番の治療です。

組織学的特徴

がんゲノム検査をする意義
ゲノム検査によりがんの増殖を促す原因遺伝子が解明されてきましたが、有効な薬剤にたどり着く割合は少なく、今後の発展が期待されます。海外のガイドラインでは、PD-L1の発現がある(腫瘍細胞と免疫細胞を評価:Combined Positive Score(CPS))場合に免疫療法の投与が推奨されています。

卵巣がん
リスク因子
卵巣がんの原因として、排卵の回数との関連が指摘されていました。すなわち、排卵回数が少ない人(出産回数が多い、経口避妊薬の接種など)の方が、卵巣がんのリスクが低下します。また、古くより遺伝性腫瘍(遺伝性乳がん卵巣がん症候群やリンチ症候群)による卵巣がんも知られており、全卵巣がんの10~15%を占め、ゲノム検査が非常に重要です。そのため、卵巣がんの診療を担当する医師は遺伝性腫瘍の知識は必須と考えられます。

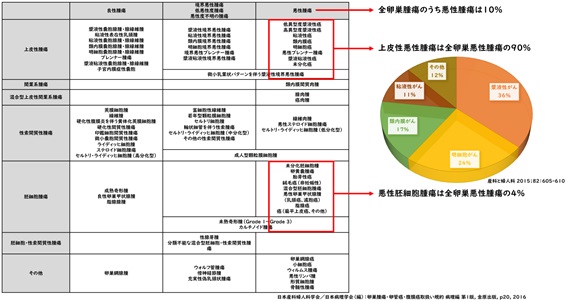
組織学特徴
全卵巣腫瘍のうち悪性腫瘍は10%程度であり、そのうち90%が上皮性の悪性腫瘍です。卵巣がんの上皮性悪性腫瘍の発生原因として、①表層上皮封入囊胞の化生と②卵管・卵管采からの逆行性浸潤が考えられています。
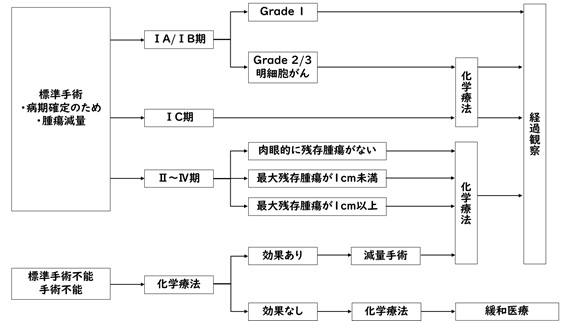
治療の概略
がんゲノム検査をする意義
卵巣がんには様々な組織型があり、前がん病変も違いがあり、背景のがん遺伝子情報も異なります。一般的に、増殖速度がゆっくりであるタイプ1と増殖速度が速く早期発見が難しいタイプ2に分けられます。BRCAやMSIなどの遺伝子変化に対しては、保険にて投与可能な薬剤があるほか、多岐のがんゲノム情報に基づいた治験が行われており、がんゲノム検査の重要性は増しています。
 かい
かい