当科で診療を行っている患者さんの特徴
外来経由の患者さん
当科で診療を行っている患者さんの内、当科外来を受診されて診療を開始した方の多くは、他の医療機関にてある程度の診断がついた患者さんです。セカンドオピニオン外来の形式で受診される方も多くいらっしゃいます。
外来に紹介される患者さんを大別すると、
①肝癌や膵癌といった肝胆膵領域の悪性疾患、転移性肝癌で標準治療として手術治療が最も勧められる進行度の方
②肝胆膵領域の悪性疾患や転移性肝癌の診断がついているものの進行度により手術以外の治療を勧められた方や、手術そのものが技術的に困難でとされている方
③通常は手術治療の対象となりにくいとされる乳癌や肺癌など肝胆膵領域以外の領域の悪性疾患からの肝転移、もしくはその他の部位の転移のある方
④総胆管嚢腫や胆石といった肝胆膵領域の良性疾患で、手術治療を勧められた方
などとなります。
①や②の患者さんが多く、特に②の患者さんが多いことが当センター当科の特徴でした。都内の総合病院のみならず、大学病院や癌専門の医療機関からも紹介されていることや、遠方の医療機関からの紹介も数多くあることなども特徴の1つと言えます。
他科から紹介される患者さん
消化器内科を中心とした他科にて診療を開始し、ある程度診断がついた上で、外科的治療を考慮する病状の方は、当該科担当医より当科医師にコンサルテーションされることになります。閉塞性黄疸を伴う胆膵領域の疾患に関しては、先ずは消化器内科で精査・処置などを行い、手術が可能な進行度かの判断をした上で、最終的に当科と供に治療方針を検討する事になります。
近年は、特に院内からの紹介患者さんの比率は増加傾向であり、地域に根ざした拠点病院としての役割が増してきております。
外来受診から治療までの流れ
多くの患者さんは、他の病院からの紹介で当センター当科を受診されています。既に造影CT検査などの諸検査を行い、ある程度の病気の診断がついている方がほとんどです。
外来の時点で、
①手術治療によって根治することが期待できる進行度か
②手術するとすればどのような手術(術式)が必要か
③全身状態として手術に耐えうる状態か
などを判断することが必要となります。
①、②に関しては、CT検査を中心とした画像検査、肝機能の評価を含めた血液検査などが必要となります。
③に関しては、心電図検査、心臓エコー検査、呼吸機能検査、上部消化管内視鏡検査、下部内視鏡検査などといった各種検査が必要となります。
高血圧などの心疾患、呼吸器疾患、腎疾患などをもった方の場合は、各々の病気に関して特に検査および評価をする必要があり、循環器内科や呼吸器内科などの専門の医師の診察を必要とする場合もあります。また、最終的には麻酔科医師の診察を受け、手術麻酔に関しての評価を行っております。 悪性疾患に対する手術治療の場合は、術前の歯科受診も行い、周術期の管理を外来の時点で開始しております。
なるべく早く治療を受けて頂くために、そして、なるべく多くの患者さんに治療を受けて頂くために、外来初診の時点で可能な限り方針を判断し、初診当日にはすべての検査や診察の予約を行うようにしております。検査や診察は可能な限り外来で行う方針であり、初診当日には一日がかりで多くの検査や診察を受けて頂くことになる事が多くなります。ただし、遠方からの方は、入院にて検査を予定する事もあり、また、入院が必要な検査や処置を予定する場合もなるべく早い入院をしていただいております。
当センターは、CT画像を3D解析して手術時に役立てる事をいち早く導入している施設であり、手術予定の方のほぼ全例においてこのCTの3D解析を行っております。造影剤を使用したCT検査を行い、非常に薄いスライスでの多くの画像を得て、それをコンピューターのソフトを使用して立体構築します。手術時に重要な血管の走行などは非常に明瞭に描出する事が可能であります。肝切除予定の患者さんの場合は、その画像を用いて、肝切除において最も重要な情報である予定肝切除量の算出などを行い、詳細な切除範囲の検討を可能としております。紹介元で同じようなCT検査を行った上で来院された方にも、当センターで再度造影CTを撮影させていただき、手術適応の判断や手術そのもののシミュレーションを行っております。


病気や進行度によっては、本番の手術に先だって、動脈塞栓術、門脈塞栓術、胆道ドレナージと言った処置を要する場合もあり、その場合はなるべく速やかに必要な処置がとれるように計画していきます。
検査や診察の結果をうけて、更に検査が必要か、そのまま手術を行ってかまわないか、などの判断も遅れることなく行えるように努めております。追加の検査が必要な場合などは、患者さんに連絡をとり、更なる予定を立てていきます。手術に必要な検査が全て外来にて終了することが理想ですが、場合によっては入院して検査、評価を行ってく場合もあります。
手術日が決定した時点で患者さんへ連絡し、手術の3-4日前に入院をお願いしております。当科で行っている病気の特徴によるのですが、患者さんの容態の変化により手術予定全体が変更となる場合が多く、急な手術予定となる場合や、一旦決定していた手術日が数日の範囲で変更となる場合があります。多くの患者さんが、全体としてなるべく早く手術を受けて頂くために、皆様にご協力いただいております。
当科で行っている治療の実際
受診される患者さんの多くは肝胆膵領域の悪性疾患であり、可能な限り手術治療を行う方針で治療を進めていきます。手術治療としては、
①肝癌や転移性肝癌に対する肝切除術
②胆道系疾患に対する胆管切除を伴う肝切除術
③膵疾患に対する膵切除術(膵頭十二指腸切除や膵体尾部脾切除など)
などがあげられます。
今日では、各疾患ごとにガイドラインが提唱されておりますが、当科ではまずはガイドラインに沿った治療方針を中心としております。標準治療や保険内の診療を基本としておりますが、高度進行例など一般的に推奨される治療方針が定まっていない病状の患者さんの場合は、ご本人やご家族の希望も含め総合的に判断した上で、慎重に治療方針を決定しております。
手術時間が10時間を越えるような長い手術も多く、血管合併切除再建を伴う肝切除や、大量肝切除を伴う膵肝同時切除などの高侵襲で難易度の高い手術が多いことが特徴と言えます。
初診もしくは精査後の時点で、手術治療が最適でないと判断された場合、患者さんの希望によっては当センターで引き続き手術以外の治療を行っております。また、手術治療後の再発に関しても、当センターでの治療を希望される場合には、当科にて責任を持って行わせて頂いております。
肝癌に対する肝動脈塞栓術は、放射線科に依頼する形で多くの患者さんに受けて頂いている治療です。また、全身化学療法も、主に標準治療の範囲内において外来もしくは入院にて当科で行っております。サイバーナイフ治療や通常の放射線治療などに関しても、当該科と連携して適切な治療を検討、施行しております。また、当センター緩和ケア科との連携も密であり、必要に応じて併診の形で治療に当たっております。
当科での代表的な手術治療
肝切除
肝臓は人が生きていく上で重要な臓器であり、肝臓全てを切除してしまうと生きていくことができません。肝臓は予備力がある臓器とされているので、ある程度の量の肝臓が切除されてしまっても、残った肝臓が働くことで、術後の数日を乗り切ることができます。あとは、残った肝臓が再生肥大するとされており、ほぼ元通りの肝機能に戻るとされております。肝機能限度を超えた量の肝臓を切除することは肝不全という致命的な状態になり得るとされていますが、許容される肝切除の量は、元々の肝機能によって決まってくるとされております。肝切除量の評価としては、造影CTを再構築して得られる3D画像を用いたシミュレーションを行い、予定肝切除量の算出を行います。肝機能の評価としては、通常の血液検査等に加えて、インドシアニン・グリーン試験(ICG試験)という検査を行って評価しております。患者さんの肝機能の程度に従って、安全に切除できる肝臓の量の目安が決めた基準があり、それに従って手術可能かどうかの判断をしております。この基準は、「幕内基準」と言われるもので、日本のみでなく世界でも共通の基準の1つとなっております。
(幕内基準の図)

上記基準を満たしていない場合でも、疾患や病状によっては、門脈塞栓術という術前処置(小手術)を行い、肝切除を可能とする場合もあります。
肝切除としては、単純な部分切除から、複雑な切除、大量肝切除まで含まれるので、術後の経過は様々です。順調な経過であった場合は、術後2-3週間での退院が可能です。手術前に説明している合併症の主なものは、出血、感染、胆汁漏、肝不全、その他全身の合併症(心、肺、脳)などです。
肝細胞癌に対する亜区域切除(解剖学的切除)
肝切除の際に、実際に切除する範囲を決めるにはいくつかの条件があります。その上で重要な術式として、亜区域切除もしくは解剖学的切除という術式があります。この術式は、幕内名誉院長が肝細胞癌に対する根治的手術方法として考案し、1985年のSurgery誌に掲載されたものでありますが、現在では全世界で肝細胞癌の標準的な術式として広く施行されている方法であります。また、幕内名誉院長は術中超音波の権威でもありますが、この術式には術中超音波が重要な役割を果たしております。
肝細胞癌では、転移再発に関わる機序として、肝内の門脈という血管を経由した肝内の再発が重要視されてきました。亜区域切除もしくは解剖学的切除とは、その経門脈的な転移再発を予防することを目的とした術式といえます。
(肝細胞癌の経門脈的転移を示した図)

腫瘍そのもののみではなく、潜在的に転移を来す可能性のある門脈血の流入する領域の肝も含めて切除することで、将来的な肝内再発の可能性を減らすことを目的とします。切除する予定の門脈の関連する領域をはっきりさせるために、門脈内に色素を注入します。そのようにして確認できた肝臓の領域を切除します。腫瘍そのもののみではなく、潜在的に転移を来す可能性のある門脈血の流入する領域の肝も含めて切除することで、将来的な肝内再発の可能性を減らすことを目的とします。切除する予定の門脈の関連する領域をはっきりさせるために、門脈内に色素を注入します。そのようにして確認できた肝臓の領域を切除します。
(亜区域切除の手順の図)

(色素での染色による肝の亜区域の同定の実際)


最近では、造影CTを含めた術前の画像診断が進歩しており、より詳細な切除の検討が可能となっております。3Dシミュレーションのソフトウエアを使用して術前の亜区域もしくはそれよりも小さい範囲のシミュレーションを正確に行うことが可能となっており、実際の手術の際にもまさにシミュレーション通りの手術を行うことが可能であり、安全性の面でも進歩しております。
(肝切除術における画像支援ナビゲーションの実際)

門脈塞栓術
大量肝切除が必要ではあるが、幕内基準を満たしていない患者さんや黄疸等により肝機能の低下が予想される患者さんに対して、安全に肝切除を行う工夫として考案された方法が、「門脈塞栓術」です。肝門部胆管癌に対する肝切除の術後の肝不全予防を目的として1984年に幕内名誉院長によって考案され、1990年にはSurgery誌にてその成績を報告しております。その後、肝門部胆管癌のみならず、肝細胞癌、転移性肝癌に対する手術の際にも広く応用され、今では肝胆膵外科領域の基本的処置として全世界で行われております。
肝臓に血液を送り込む血管として、①動脈、②門脈の二種類があります。そのうちの門脈という血管が詰まってしまった場合、その部分の肝臓の働きが悪くなり、小さくなってしまう(萎縮する)現象があります。その時、詰まっていない部分の肝臓は、反対に大きく膨らむ(肥大する)ことになります。
門脈塞栓術の役割は、上記のような現象を利用する事によりにより、手術で切除してしまう予定の肝臓を小さく(萎縮)させ、手術のときに残る予定の肝臓をあらかじめ大きく(肥大)しておくことで、術後の肝不全を予防する事です。つまり、予定された手術が、大きすぎる場合でも、肝切除前に門脈塞栓術を行っておくことで、切除可能となる、ということになります。
(門脈塞栓術の模式図)

門脈塞栓術は、二通りの方法があります。
①局所麻酔で、肝臓を外から刺すことで門脈を塞栓する方法、
②全身麻酔で開腹手術を行い、腸の血管から門脈を塞栓する方法、です。
当センターでは主に②に方法で行っております。
通常は1週間程度の入院期間を要しております。術後は発熱や肝機能異常など一時的な変化を認めることが多いですが、塞栓した門脈の再疎通や腸閉塞などが問題となる事があります。術後のチェックで再開通が見られた場合には、体表から針を刺してエタノールを注入するなどの補助療法を追加することがあります。
術後2週間を目処に、再度CT検査および肝機能検査(ICG試験)を行い、手術可能な状態となったかどうかを判断します。
多発の大腸癌肝転移に対する肝切除
大腸癌の肝転移に対しては、手術が最も良い治療とされており、日本の「大腸がん治療ガイドライン」においても、切除可能とされる肝転移は転移個数に関係なく切除の適応とされております。最近では、術前に化学療法(抗癌剤)を行う施設も増えてきているようではありますが、当科では、転移数が多くても、可能な限り化学療法を行うことなく手術を行うようにしております。
特に転移個数の多い場合は、大量の肝切除もしくは複雑な肝切除が必要となるため、安全に切除可能かを判断する上で術前の3Dシミュレーションが重要となります。何通りかの切除方法をシミュレーション上で検討し、最適な方法を検討しております。
(術前のシミュレーションの実際)

当科では、2011年ごろからは大腸癌肝転移症例の全てに術前3Dシミュレーションを行っているが、計300例の術前3Dシミュレーションの術式選択への影響を検討し、2018年にJ Gastrointest Surg 誌に報告しています。3Dシミュレーションを導入することにより切除断端陽性率が減少しており、より安全で確実な肝切除が可能となっているという内容でした。
(多発肝転移に対する手術の実際)




胆管癌に対する拡大肝切除
肝門部胆管癌に対する手術療法は、大きな肝切除になることに加え、胆管を切除した後に胆管と小腸を吻合する必要もあり、困難な手術の一つとされます。肝門部の解剖学的特徴から、右側の肝臓を切除する必要がある場合が多く、その場合は門脈塞栓術を術前に行う必要があります。また、胆管の閉塞にともなう黄疸に対する処置も重要であり、胆管炎などの感染のコントロールも手術前の治療の重要なポイントとなります。手術前の準備の良し悪しが術後経過に影響を及ぼすため、消化器内科医とも連携して万全の態勢で治療に当たっております。
(肝門部胆管癌に対する拡大右肝切除)

(門脈塞栓術)

(手術までの流れ)

肝静脈再建をともなう肝切除
大腸癌肝転移に対する肝切除の際に、肝静脈や下大静脈への浸潤が疑われる場合は、合併切除および再建が必要となります。当科では、非常に多くの肝転移を持つ患者さんや再肝切除の患者さんが比較的多く、積極的な治療を行ってきている経緯があり、静脈合併切除や再建の経験が豊富です。生体肝移植のテクニックを応用した静脈再建を数多く経験しております。
再建に使用する静脈は、患者さん自身の血管を手術家から採取する場合がほとんどです。右の精巣(卵巣)静脈や、切除する側の肝内の肝静脈や門脈、左腎静脈などを使用しております。また、場合によっては、
(肝静脈切除時の静脈再建)
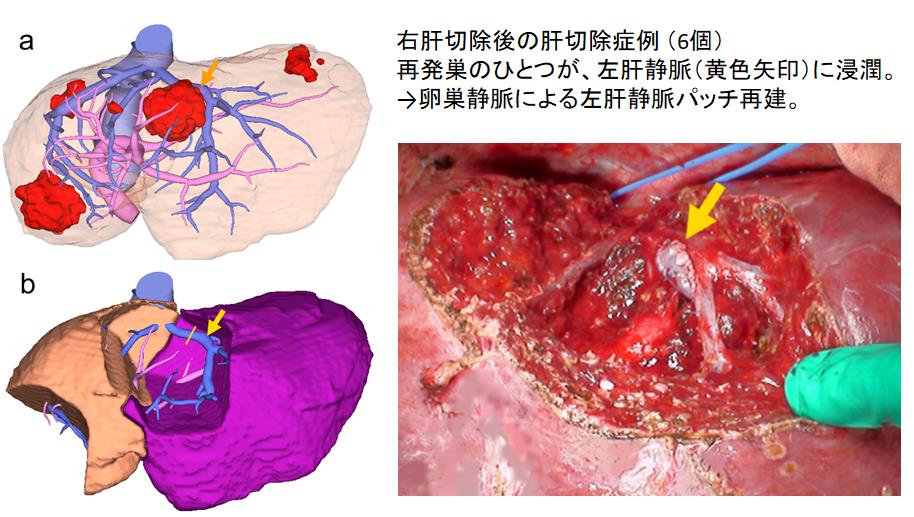
凍結保存血管グラフトを用いた静脈再建
凍結保存血管グラフトとは、亡くなられた方より提供され、凍結保存された心臓弁や血管のことであり、ホモグラフトとも呼ばれています。感染性心膜炎などに対する大動脈基部置換術など心臓血管外科領域での使用が主なものであるが、肝移植の領域でも静脈グラフトを用いた肝静脈再建や門脈再建が行われており、それが肝胆膵領域の悪性腫瘍に対する手術にも応用されている。
2016年4月の診療報酬改定において、「凍結保存同種組織を用いた外科治療」が保険収載されており(K939-6 凍結保存同種組織加算、9,960点、平成29年11月現在)、組織バンクを持たない病院でも,組織バンクと連携することを条件にこの手術を行う事が可能となっております。
当科では、2010年以降、8人の患者さんの手術において凍結保存血管グラフトを使用しています(6人の肝切除の患者さん、および、2人の膵頭十二指腸切除の患者さん)。
(凍結保存血管グラフト)

(肝静脈再建の例)

(下大静脈再建の例)

腹腔鏡下肝切除
単発の肝腫瘍に対する肝部分切除などは、積極的に腹腔鏡下の肝切除を行っております。導入当初は肝細胞癌や大腸癌やその他の悪性疾患からの肝転移に対する肝部分切除を中心に行ってきており、肝外側区域切除も施行しております。また、腹腔鏡下手術が難しいとされる部位の腫瘍や、癒着が予想される再肝切除症例などに対しても徐々に適応を拡大しております。手術時間は比較的短いものから長時間に及ぶものもあり、術後の入院日数の目安は2~3週間です。


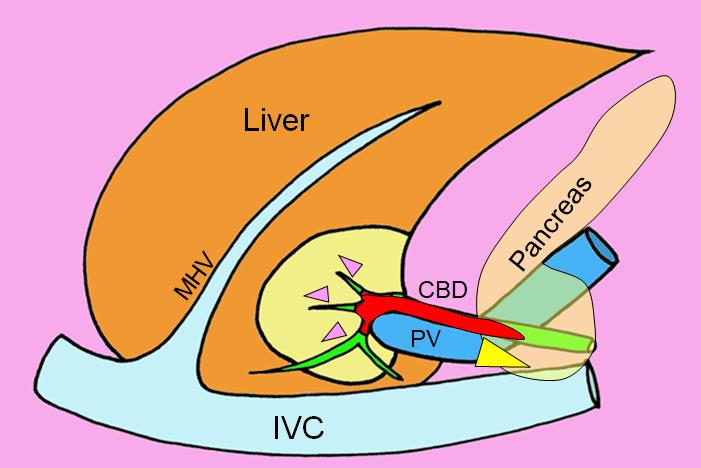
膵頭十二指腸切除
膵頭部癌や下部胆管癌などの膵頭部領域の悪性疾患に対する標準術式として、膵頭十二指腸切除術を行っております。病気の存在する膵頭領域のみでなく、胃の約半分、十二指腸などの消化吸収に係わる多臓器の切除が必要となります。手術時間は12時間程度であり、術後の入院日数の目安は3~4週間です。
膵臓には、たんぱく分解酵素などを含む強い消化液である膵液を作る機能があります。また、その作られた膵液を十二指腸に排泄するための道を膵管といいます。また、肝臓には、脂肪の消化吸収を助ける消化液である「胆汁」を作る機能があります。肝細胞で作られた胆汁は、肝内の細い胆管から合流して肝外胆管に流れ、一部が胆嚢に貯蓄され、下部胆管・膵内胆管を通って最終的には、十二指腸乳頭から十二指腸へ流れ出ます。

膵頭部領域を余裕を持って切除するためには、血流やリンパ流の解剖学的な関係で膵頭部のほか、胆管や胆管および十二指腸、胃の約半分(幽門側:胃の出口側)を切除する必要があります。膵頭十二指腸切除およびリンパ節郭清を行った後、胆汁の流れる道を再建するため、肝臓側の胆管孔と小腸(空腸)を直接つなぎ合わせる、胆管空腸吻合を行います。さらに、胃と小腸などの消化管吻合を行います。
膵臓と腸を吻合する必要がありますが、残膵の状態により、
①今回の手術で吻合する場合(一期再建法)と、
②今回の手術では吻合せずに後日改めて手術的に吻合する場合(二期再建法)があります。
①一期再建法の場合:膵管(膵液の流れる道)と、小腸を吻合します。膵液を体外に誘導するチューブを挿入する場合と、体外に誘導しない場合があります。
②二期再建法の場合:膵管(膵液の流れる道)の再建に関しては、今回の手術では行いません。というのは、膵液は腸液と混ざると活性化されて、タンパク質などを溶かしてしまいます。手術の後、活性化された膵液が腹腔内(おなかの中)に漏れてしまった場合、血管などの臓器を溶かして大出血をきたし、命を脅かす事態となる可能性があります。そのため、残った膵臓の膵管のなかへ膵管チューブを入れて、膵液はすべてチューブを介して体外に出す方法を、我々はとっています。また、体外に出た膵液は、腸の中に戻す必要があるため、全て飲んでいただきます。さらに膵臓の断端から漏れた膵液が腹腔内(おなかの中)に溜まらないように、手術の際に、万全を期すために、太いチューブ(ドレーンといいます)を膵臓の断端付近から体外に出します。 今回の手術あと、体力が十分回復し、創傷治癒の機能が十分であるなどの条件が満たされた場合、術後3ヶ月をめどに、膵管と小腸とをつなぎ合わせる手術(2度目の手術)を行い、やっと、チューブが体からでていない状態となります。
(膵管空調吻合の二期的再建法)


(膵管空調吻合の二期的再建法)

膵体尾部脾切除
膵体部癌、膵尾部癌などの悪性疾患に対する標準術式として、膵体尾部脾切除術を行っております。膵体尾部のIPMN(膵管内乳頭状粘液産生膵腫瘍)やMCT(粘液性嚢胞性膵腫瘍)などの他の膵腫瘍に対しても同様にこの手術を行います。悪性腫瘍を念頭に置いた場合はリンパ節郭清を行うためにも脾臓は切除しております。良性の疾患に対する手術の際には脾臓の温存も検討します。当センターでは基本的には開腹手術にて行っております。手術時間は3~5時間程度であり、術後の入院日数の目安は2~3週間です。
機能としては、膵切除に伴う機能低下として、膵液量の減少に伴う消化吸収障害の可能性や糖のコントロール不良などの変化がありえます。また、脾臓摘出に伴うものとしては、血小板増加に伴う血栓症や脾摘後重症感染症(OPSI)などが考えられます。予防としては、膵酵素薬や抗血小板薬の内服、肺炎球菌ワクチンの接種などを行っております。

広範囲胆管癌に対する手術(拡大肝切除+膵頭十二指腸切除:膵管空腸二期的再建)
広範囲に広がる胆管癌や進行胆嚢癌などの患者さんに対しては、非常に高侵襲である「拡大肝切除+膵頭十二指腸切除」が必要となることがあります。肝門部胆管癌の手術+下部胆管癌の手術を合わせて行うことであり、手術時間も12時間以上かかることになります。
肝門部胆管癌に対する手術と同様に、門脈塞栓術を行い手術の安全性を確保します。また、下部胆管癌に対する手術と同様に、膵と腸の吻合は二期的再建を予定します。私たちの手術経験の全てを集めて順調に経過するように努めております。


腹腔鏡下膵切除
単発の肝腫瘍に対する肝部分切除などは、積極的に腹腔鏡下の肝切除を行っております。導入当初は肝細胞癌や大腸癌やその他の悪性疾患からの肝転移に対する肝部分切除を中心に行ってきており、肝外側区域切除も施行しております。また、腹腔鏡下手術が難しいとされる部位の腫瘍や、癒着が予想される再肝切除症例などに対しても徐々に適応を拡大しております。手術時間は比較的短いものから長時間に及ぶものもあり、術後の入院日数の目安は2~3週間です。


腹腔鏡下胆嚢摘出術
胆石症や胆嚢炎、胆嚢ポリープなど、良性の胆嚢病変に対しては、腹腔鏡下胆嚢摘出術を行っております。急性胆嚢炎に対する緊急手術も行いますが、可能であれば待機的な予定手術を試みております。また、炎症が高度な症例で手術操作に難渋しそうな症例や、開腹手術の既往があり腹腔内の癒着が予想される症例に対しても、まずは腹腔鏡下での手術を行っております。
当院では4つの創からポートを挿入しての手術を基本としております。胆嚢ポリープなど、炎症がないと予想される症例や炎症があっても軽度である症例に対しては、細径鉗子を使用して、手術創を小さくする工夫も行っております。
術中にICG(インドシアニングリーン)蛍光法を使用した胆道造影も行える内視鏡システムを使用しており、さらに安全性を高める工夫をしております。
外来で術前検査を行ったうえで、手術の前日に入院、術後4日目前後での退院としております。手術時間は2時間程度、出血は少量です。